Nurses knowledge and perception toward colorectal cancer
SAŽETAK
UVOD: Kolorektalni karcinom nalazi se na trećem mjestu po učestalosti među svim zloćudnim novotvorevinama u svijetu, ali isto tako to je jedan od rijetkih tumora čiju pojavu možemo na vrijeme spriječiti.
CILJ ISTRAŽIVANJA: utvrditi učestalost kolorektalnog karcinoma na hirurškom odjelu Regionalnog medicinskog centra dr Safet Mujić. Ujedno cilj ovog istraživanja je ustanoviti ulogu i značaj medicinske sestre u provedbi zdravstvene njege ovih bolesnika.
ISPITANICI I POSTUPCI: Provedena je retrospektivna studija na hirurškom odjelu Regionalnog medicinskog centra Dr Safet Mujić Mostar. Ispitanici su bili bolesnici s verificiranom patohistološkim nalazom kolorektalnog karcinoma koji su hospitalizirani na odjelu u razdoblju od 1.1.2011. do 31.12.2013. Broj ispitanika bio je 131.
REZULTATI: Muškaraca je bilo 70 (53,4%) dok je žena bilo 61 (46,6%) (P=0,431). Srednja životna dob ispitanika je 69,5±5,8 godina. Najmlađi ispitanik ima 48, a najstariji 89 godina. Srednja životna dob muškaraca bila je 68,9±6,1 godina, dok je u žena iznosila 71,3±5,4 što se nije pokazalo statistički značajnim (P=0,506). Najčešće izvođena operacija je niska anteriorna resekcija koja je učinjena kod ukupno 47 (35,9%) pacijenata, dok je najmanje učestalo izvođena operacija bila resekcija kolon transversuma koja je učinjena svega kod 7 (5,3%) pacijenata (p<0,001). Najčešće zastupljen stadij kolorektalnog karcinoma bio Dukes B u 48 (36,6%) pacijentata, odnosno Dukes C u 44 (33,6%) pacijenta. (p<0,001). Prosječna dužina hospitalizacije ispitanika iznosila je 13,4 dana, od čega su prosječno 2,7 dana proveli u jedinici intenzivnog liječenja.
ZAKLJUČCI: U perioperacijskom procesu zdravstvene njege bolesnika s kolorektalnim karcinomom ključnu ulogu imaju medicinske sestre-tehničari, te o kvaliteti njihovog posla direktno ovisi i konačni uspjeh liječenja.
SUMMARY
INTRODUCTION:Colorectal cancer is the third most common malignant neoplasms among all of the world, but also it is a rare tumor whose occurrence can be prevented in time.
AIM: To determine the incidence of colorectal cancer in the surgical department of the Regional Medical Center Dr Safet Mujić. Also, the aim of this study was to determine the role and importance of nurses in implementing the health care of these patients.
PATIENTS AND METHODS: We conducted a retrospective study on the surgical ward Regional Medical Center Dr Safet Mujić Mostar. Subjects were patients with histologically verified colorectal cancer who were hospitalized in the department during the period from 1.1.2011. to 31.12.2013. The number of respondents was the 131.
RESULTS: Males were 70 (53.4%), while women were 61 (46.6%) (P=0.431). The mean age of respondents was 69.5 ± 5.8 years. The youngest participant is 48 and the oldest 89. The mean age of men was 68.9±6.1 years, whereas in women was 71.3±5.4 which did not prove to be statistically significant (P=0.506). The most commonly performed surgery is a low anterior resection, which was performed in a total of 47 (35.9%) patients, whereas the least frequently performed operation involves resection of the colon transversuma that was done only in 7 (5.3%) patients (p<0.001). The most frequent stage colorectal cancer was Dukes B in 48 (36.6%) pacijentata or Dukes C in 44 (33.6%) patients (p<0.001). The average length of hospitalization of patients was 13.4 days, of which an average of 2.7 days in the intensive care unit.
CONCLUSIONS: In the perioperative process health care of patients with colorectal cancer have a crucial role nurses-technicians, and the quality of their work depends directly on the ultimate success of treatment.
UVOD
Kolorektalni karcinom je iza neoplazme želudca najčešća maligna bolest među tumorima probavnog sustava sa tendencijom da uskoro postane i najčešća u našoj populaciji. Učestalost kolorektalnog karcinoma u posljednjih je dvadesetak godina u stalnom i značajnom porastu. Prema podacima iz 2007. u svijetu se svake četiri minute dijagnosticira jedan slučaj karcinoma debelog crijeva, a od iste bolesti svakih deset minuta umre jedan pacijent. Pojavnost bolesti raste sa starošću i u pravilu se udvostručuje u svakoj deceniji nakon 40. godine života jednako za muškarce i žene.
Simptomi kolorektalnog karcinoma često se javljaju u odmaklom stadiju bolesti, tj. onda kada je došlo do napredovanja bolesti (metastaze). Nerijetko su metastaze prvi simptomi koji dovode bolesnika liječniku.
Procjena stadija proširenosti bitna je u predviđanju mogućnosti liječenja i dužine preživljavanja. Unatoč napretku u kirurškim tehnikama i razvoju adjuvantnih terapija, stopa preživljavanja bolesnika s uznapredovalim stadijem bolesti u posljednjem desetljeću nije se bitno promijenila te se naglašava važnost primarne i sekundarne prevencije kao najvažnijeg “oružja” u borbi za smanjenje morbiditeta i mortaliteta ove bolesti.
Epidemiologija kolorektalnog karcinoma
Kolorektalni karcinom je treća najčešća maligna bolest u svijetu, i drugi po redu uzrok smrti od malignoma u USA. Procjenjuje se da će biti 145 290 novodijagnosticiranih slučajeva u USA u 2015 i 56 290 smrti usljed ovog oboljenja. Od 1983 do 2005, smrtnost od kolorektalnog karcinoma se smanjila za 20,5% a incidenca za 7,4% u USA.
Incidenca je veća u muškaraca i kreće se od 49,8 na 100.000 u hispano muškaraca do 72,4 kod afriko-amerikanaca. U žena se kreće od 32,9 (hispano) do 56,2 (afričko-američke) na 100.000 godišnje. Stope mortaliteta prema starosnoj dobi za muškarce su 26,3 i 18,5 za žene.
U oko 6% amerikanaca se očekuje pojava ovog oboljenja tokom njihovog života. Incidenca specifična za starosnu dob i stope mortaliteta pokazuju da je većina slučajeva dijagnosticirana nakon 50 godina starosti.
U Bosni i Hercegovini se, prema podacima Internacionalne Agencije za istraživanje karcinoma iz Lyona, očekuje godišnje oko 663 novootkrivena kolorektalna karcinoma u ženskoj populaciji, odnosno 826 karcinoma u muškoj populaciji. Godišnje se očekuje 836 smrti uzrokovanih ovim oboljenjem.
Postoje grupe sa većom incidencom za kolorektalni karcinom. One uključuju nasljednja stanja kao familijarna adenomatozna polipoza i nasljedni nepolipozni kolorektralni karcinom. Zajedno one čine ne više od 6% kolorektralnih karcinoma. Najčešća stanja udružena s povišenim rizikom uključuju: osobna anamneza kolorektalnog karcinoma ili adenoma, kolorektalni karcinom u obitelji prvo koljeno, adenom dijagnosticiran prije 60 godina u obitelji (prvo koljeno), osobna anamneza ovarijalnog, endometrijalnog ili karcinoma dojke, te anamneza dugotrajnog kroničnog ulceroznog kolitisa ili Crohnove bolesti.
Na ove visokorizične grupe otpada oko četvrtina svih kolorektralnih karcinoma. Ograničenim skriningom radi rane detekcije karcinoma samo u ovim visoko rizičnim skupinama promakla bi većina kolorektalnih karcinoma.
Etiologija
Dosadašnja saznanja ukazuju da u nastanku bolesti, pored genetske predispozicije važnu ulogu imaju čimbenici okoliša, odnosno životni stil i prehrambene navike pojedinca.
- Genetički čimbenici koji utječu na razvoj raka debelog crijeva su nasljedni sindromi i mutacije unutar specifičnih gena. Nasljedni sindromi odgovorni za nastanak raka debelog crijeva u otprilike 5% bolesnika su familijarna adenomatozna polipoza (FAP) i hereditarni nepolipozni kolorektalni karcinom (HNPCC), dok su manje značajni Gardnerov i Turcotov sindrom. Ostali sindromi povezani s nešto većom učestalošću bolesti su Peutz-Jeghersov sindrom, Cowdenova bolest i juvenilni polipozni sindrom. Mutacije su češće na K-Ras-onkogenu nego u ostalim Ras-onkogenima. Mutacija gena p 53 česta je u invazivnih karcinoma ali rijetka u adenomima i smatra se kasnom pojavom koja je udružena s razvojem invazivnog fenotipa. Nejasan je utjecaj starosne dobi na mutacije, unatoč tome što se ona uzima kao rizični čimbenik genske mutacije. Genske alternacije sporadičnog raka debelog crijeva imaju različitu povezanosti s starosnom dobi i stadijem tumora, jer sporadični tumori debelog crijeva ne prate, širom svijeta, prihvaćene genske modele, zbog toga što tri ključne genske mutacije; APC, K-ras i p53, se rijetko pojavljuju istodobno.
- Okolišni čimbenici. Etničke i rasne razlike pokazuju da okolišni čimbenici igraju veliku ulogu u nastanku raka debelog crijeva. Tako se uz nastanak raka debelog crijeva veže i “zapadnjačka dijeta”, velik unos masnoća i mali bjelančevina. Takvim načinom prehrane dolazi do povećanja jetrene sinteze kolesterola i žučnih kiselina koje se pomoću bakterijske flore u debelom crijevu mogu pretvoriti u snažne karcinogene. Dodajući kalcij prehrani, može se smanjiti rizik rekurentnih adenoma kolona, jer on veže žučne kiseline. Dokazano je da se sekundarna žučna sekrecija povećava nakon odstranjenja žučnjaka, što upućuje na to da ova operacija može povećati rizik od nastanka raka debelog crijeva. Mogući uzročni čimbenici u stolici odgovorni za nastanak tumora su: fekapenteni, proizvodi pirolize; pH stolice. Burkitt je prvi predložio da, smanjujući prijelazno vrijeme hrane kroz crijeva i dijetalna vlakna, mogu smanjiti izlaganje mukoze debelog crijeva potencijalnoj karcinogenezi, što je i dokazano mnogim epidemiološkim studijama. Studije o migracijama stanovništva su pokazale da osobe koje su se preselile s područja većeg rizika na područja s manjim rizikom (npr. Japanci koji su se preselili u SAD), također pokazuju veći rizik obolijevanja od raka debelog crijeva povezan s zemljom u kojoj žive. Umjerena, ali redovna tjelesna aktivnost i uravnoteženje energetskog unosa su čimbenici koji utječu na sniženje rizika nastanka raka debelog crijeva, dok inaktivnost ima veće značenje u nastanku raka debelog crijeva nego koronarne bolesti. Odavno je već poznata povezanost pušenja i nastanka raka debelog crijeva. Pretpostavlja se da karcinogeni cigaretnog dima potiču nastanak raka debelog crijeva, koji dovodi do kliničke bolesti u razdoblju od 35 do 40 godina.
- Nezavisni rizični čimbenik u nastanku raka debelog crijeva jest alkohol, koji povećava rizik nastanka raka debelog crijeva i agresivnije metastaziranje. Taj je učinak značajniji u nastanku tumora rektuma nego li kolona, a čini se da pivo ima štetnije učinke od drugih vrsta alkohola. Danas se osobita pozornost posvećuje povoljnim učincima povećane konzumacije jednostruko nezasićenih masnih kiselina iz maslinovog ulja, te kombinacije s omega-3 masnim kiselinama u sniženju stope nastanka raka debelog crijeva. Smatra se da vlaknasta prehrana ima zaštitnu ulogu kao i vitamini (A, E i C), fitokemikalije, folna kiselina, minerali (kalcij, selen), acetilsalicilna kiselina i nesteroidni antireumatici, te danas nezaobilazne probiotičke bakterije.Do sada nema definitivnih potvrda, da bi se pridržavanjem jednog specifičnog načina prehrane ili favoriziranje samo jedne nutritivne komponente mogao prevenirati nastanak raka debelog crijeva. Naglašena nužnost interakcije mogućih zaštitnih čimbenika najbolje se ostvaruje u tzv. mediteranskoj prehrani, koja tako postaje prototip pravilne i potencijalno protektivne prehrane, prepoznate i od WHO.
- Predispozicijski čimbenici. Pojavnost raka debelog crijeva je veća s starošću i u pravilu se udvostručuje u svakom desetljeću, nakon 40 godine. Osim starosne dobi tu se još ubrajaju i ulcerozni kolitis i nešto manje Crohnova bolest. Zračenje područja zdjelice zbog neke druge bolesti, kolecistektomija i reterosigmoidotomija, povećavaju rizik oboljevanja od raka debelog crijeva. Novije studije pokazuju da pojavnost raka debelog crijeva u mlađih osoba, tj. osoba ispod 40 godina i niže iznosi 4%, te da je u stalnom porastu.
Klinička slika
Simptomi kolorektalnog karcinoma uvelike ovise o anatomskoj lokalizaciji tumora. U slučaju procesa u cekoascendensu čak ni veliki tumori ne moraju uzrokovati opstruktivne smetnje jer je stolica u ovom području relativno tekuća, a lumen širi nego u ostalim dijelovima crijeva. Tumori ascendentnog kolona gotovo u pravilu ulceriraju što dovodi do postupnoga kroničnoga gubitka krvi i anemije, iako se, vrlo rijetko, makroskopski nađe diskoloracija stolice (boje trule višnje). Bolesnici se češće prezentiraju simptomima anemije: slabošću, palpitacijama, anginoznim bolima u starijoj dobi, a u laboratorijskim nalazima nađe se hipokromna, mikrocitna anemija s nedostatkom željeza.
S obzirom na to da tumor obično krvari povremeno, testovi na okultno krvarenje mogu biti negativni odnosno nepouzdani. Stoga je nužno svim odraslim osobama s hipokromnom/mikrocitnom anemijom učiniti kolonoskopiju do cekuma (osim mladim ženama koje imaju menstrualni ciklus).
U poprečnom kolonu zbog resorpcije vode, stolica postaje kompaktnija, a lumen uži, tumor obično prstenasto zahvaća stjenku crijeva pa su vodeći simptomi opstruktivne prirode – grčevite boli nakon jela, meteorizam crijeva, izmjena zatvora i proljeva, a u konačnici može se razviti ileus pa i perforacija crijeva.
Karcinom koji se razvija u rektosigmoidnom kolonu povezan je s lažnim i/ili bolnim pozivima na stolicu (tenezmima), suženim promjerom stolice i pojavom krvi u stolici (hematokezijom).
Krv je u stolici to svjetlija što je tumor bliže anusu. Simptomi anemije nisu uobičajeni jer se većina bolesnika javlja liječniku nakon što primijeti krv u/na stolici, no treba naglasiti da veoma često bolesnici, a i liječnici, lakonski “okrivljuju” hemoroide za krvarenje.
Dijagnoza
Svakom pacijentu s kliničkom povijesti koja upućuje na raka debelog crijeva treba učiniti kompletan pregled debelog crijeva, koji se sastoji od digitorektalnog pregleda, testa stolice na okultno krvarenje, CEA, kolonoskopije s biopsijom i patohistološkom dijagnozom, irigografijije s dvostrukim kontrastom, ultrazvuka abdomena, CT-a ili MR-a abdomena, CT kolografije i endoskopskog ultrazvuka. Digitorektalni pregled je koristan samo kod otkrivanja tumora koji su lokalizirani u distalnom dijelu rektuma i omogućuju procjenu dubine invazije tumora, te u 50% slučajeva ne otkriva zahvaćene limfne čvorove.
Zlatni standard otkrivanja raka debelog crijeva jest kolonoskopija, pomoću koje dobivamo slike tumora visoke rezolucije, te omogućava biopsiju i polipektomiju. Irigografija s dvostrukim kontrastom jeftinija je i sigurnija od kolonoskopije, te može prikazati cijeli kolon u skoro 100% slučajeva.
Općenito, kolonoskopija bi trebala biti izbor u dijagnozi raka debelog crijeva u većine pacijenata, dok bi se irigografija s dvostrukim kontrastom primjenjivala u pacijenata kod kojih nije moguće pregledati cekum kolonoskopijom (8). Endorektalni ultrazvuk omogućuje prikaz presjeka od 360 stupnjeva rektuma i perirektalnog tkiva, te pravi razliku među slojevima stijenke debelog crijeva.
Modifikacija TNM klasifikacije sa stupnjem invazije tumora, koji se podudaraju u patološkom stupnju, općenito je korištena za pre-operativno ultrasonografsko klasificiranje tumora debelog crijeva. CT i MRI pokazuju bolju vanrektalnu invaziju i invaziju susjednih organa od endorektalog ultrazvuka, međutim, ne mogu razlikovati pojedine slojeve stijenke debelog crijeva, te su tako manje korisni u selekciji pacijenata za lokalnu terapiju od endorektalnog ultrazvuka. Abdominalni CT je korisniji u detektiranju retroperitonealnih limfnih čvorova i metastaza jetre manjih od 1,5 cm stoga se prije svega koristi za pacijente sa tumorima određenim za adjuvantnu terapiju.
Liječenje
Liječenje raka debelog crijeva je multidisciplinarno, što znači da se u velikog broja bolesnika primjenjuju dva ili tri oblika liječenja, od čega najčešće kirurško te kemoterapija ili kombinacija kemoterapije i zračenja.
Uloga medicinske sestre u zdravstvenoj njezi bolesnika s kolorektalnim karcinomom
Sestra pri prikupljanju podataka o bolesniku utvrđuje i rizične čimbenike (starija dob, pretilost, pušenje, dehidracija, ovisnost, strah, tjeskoba) koji čine opasnost za bolesnika koji će biti operiran. Broj i vrsta rizičnih čimbenika utječu na duljinu i način prijeoperacijske pripreme, vrstu anestetika, te poslijeoperacijsku njegu bolesnika. Rizični čimbenici mogu uvjetovati odgodu kirurškog zahvata sve dok se bolesnikovo zdravstveno stanje ne poboljša. Starost, pretilost i liječene kronične bolesti (dijabetes, hipertenzija) uobičajeni su rizični čimbenici kojima anesteziolog i kirurg planiraju kirurški zahvat primjenjujući odgovarajuću medikamentu terapiju.
Medicinska sestra članica tima za zdravstvenu njegu, izvodi planirane intervencije:
- promatra bolesnika; vanjski izgled, stanje svijesti, pokretljivost
- nadzire vitalne funkcije; puls, temperaturu, disanje, krvni tlak
- nadzire izlučine; urin, stolicu, sputum
- održava osobnu higijenu
- hrani i pomaže pri hranjenju bolesnika
- primjenjuje ordiniranu terapiju (peroralno, parenteralno, im., sc.)
- sudjeluje ili/i izvodi medicinsko tehničke zahvate tijekom kojih promatra bolesnika, razgovara s njim, saznaje njegove poteškoće i prepoznaje promijene o kojima obavještava odgovornu sestru ili liječnika
Zdravstvena njega bolesnika s kolostomom
Sestrinske dijagnoze:
Poremećaj u doživljavanju samoga sebe u svezi s promijenjenim tjelesnim izgledom.
- Cilj: – Bolesnik slobodno iznosi svoje osjećaje i prepoznaje problem.
- Intervencije: – Ohrabriti bolesnika da iznosi svoje osjećaje vezane uz stomu.
- Na sva postavljena pitanja treba odgovoriti odmah.
- Nakon prvog prevoja i njege stome, bolesniku treba dopustiti da vidi izgled stome i da ju opipa. Bolesnika treba upoznati s drugim bolesnicima koji imaju stomu.
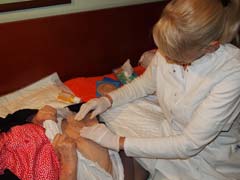
Slika 1. Tretman kolostome
Anksioznost u svezi s nemogućnošću kontrole stolice.
- Cilj: – Smanjiti anksioznost.
- Intervencije: Bolesniku treba objasniti i demonstrirati postupak kod njege stome: okolina stome se čisti toplom vodom i neutralnim sapunom, nakon čega se mekom tkaninom koža lagano posuši
- koža oko stome se zaštiti posebnim točno prijanjajućim plastičnim materijalom koji ne propušta sadržaj stolice i sprječava oštećenje kože
- na postavljenu plastičnu podlogu se stavlja stoma vrečica koja se prazni prema potrebi ( u pravilu ako je puna do polovice )
- objasniti i demonstrirati postupak irigacije kolostome ( formirana stolica ), koja se najčešće radi svakih četiri do pet dana.
Potencijalna mogućnost oštećenja peristomalnog dijela kože/nema kontrolu stolice.
- Cilj: – Peristomalni dio kože će biti ružičast, bez abrazije i sličnih promjena.
- Intervencije: – Bolesniku treba objasniti i demonstrirati pravilan postupak njege peristomalnog dijela kože.
- Treba provjeravati usvojeno znanje dok bolesnik ne počne pravilno i samostalno izvoditi zahvat.
Potencijalno neprimjerena nutricija u svezi sa strahom od uzimanja hrane / pojačana peristaltika i iritacija crijeva.
- Cilj: Bolesnik će uzimati visokovrijednu i količinski dostatnu hranu koja neće izazivati pojačanu peristaltiku ili iritaciju crijeva.
- Intervencije: – Zajedno s bolesnikom treba utvrditi koja uzeta hrana izaziva pojačanu peristaltiku i iritaciju crijeva.
- Savjetovati bolesnika da ne uzima hranu koja sadrži puno celuloze.
Seksualna disfunkcija u svezi s promjenjenim tjelesnim izgledom.
- Cilj: Zadovoljavajući seksualni život.
- Intervencije: – Ohrabriti bolesnika da iznese svoje strahove vezane uz mogućnosti seksualne disfunkcije.
- Preporučiti zadovoljavajući položaj.
- Osigurati pomoć psihoterapeuta.
CILJ RADA
Cilj istraživanja je utvrditi učestalost kolorektalnog karcinoma na hirurškom odjelu Regionalnog medicinskog centra dr Safet Mujić. Ujedno cilj ovog istraživanja je ustanoviti ulogu i značaj medicinske sestre u provedbi zdravstvene njege ovih bolesnika. Sekundarni cilj istraživanja bio je utvrditi slijedeće parametre:
- spol i životna dob bolesnka
- operativna dijagnoza
- postoperativne komplikacije
- duljina hospitalnog tretmana
ISPITANICI I POSTUPCI
Mjesto i vrijeme istraživanja
Provedena je retrospektivna studija na hirurškom odjelu Regionalnog medicinskog centra Dr Safet Mujić Mostar. Ispitanici su bili bolesnici s verificiranom patohistološkim nalazom kolorektalnog karcinoma koji su hospitalizirani na odjelu u razdoblju od 1.1.2011. do 31.12.2013.
Izvor podataka i postupci istraživanja
Za dobivanje podataka koristili smo se operativnim protokolima, protokolima anestezije, povijestima bolesti i protokolima odjela patologije.
Ispitivanje i varijable
Analizirali smo sve relevantne podatke: spol, dob, operativna dijagnoza, broj dana u bolnici, broj dana na odijelu intenzivne skrbi, patološko stupnjevanje po Dukesu, komplikacije (infekcija rane, popuštanje anastomoze), te broj reoperacija.
Statistička obrada
Statističko značenje rezultata je obrađeno Pearson-ovim X2 testom. Pri usporedbi kontinuiranih varijabli, zbog simetričnosti podataka, korišten je T-test za nezavisne uzorke. Prilikom obrade podataka korišten je statistički program SPSS, verzija 10.0 sa serijskim brojem 657180 te Microsoft Exel 2000.
REZULTATI
U razdoblju od 2011. do 2013. godine na hirurški odjel RMC Mostar zaprimljeno je 134 bolesnika oboljela od kolorektalnog karcinoma, što iznosi 44,6 bolesnika godišnje Najveći broj, njih 48 (35,9%) registriran je u 2012. godini.
Grafikon 1. Bolesnici s kolorektalnim karcinomom zaprimljeni na hirurški odjel RMC Mostar u razdoblju 2011. – 2013.
Tablica 1. Bolesnici s kolorektalnim karcinomom zaprimljeni na hirurški odjel RMC Mostar u razdoblju 2011. – 2013. prema spolu
| Godina | Muškarci
(N=70) |
Žene
(N=61) |
||
| Br | % | Br | % | |
| 2011 | 21 | 30,0 | 21 | 34,4 |
| 2012 | 27 | 38,5 | 21 | 34,4 |
| 2013 | 22 | 31,5 | 22 | 31,2 |

Grafikon 2. Prosječna životna dob ispitanika u odnosu na njihovu spolnu pipadnost
Grafikon 3. Zastupljenost vrsta operacija među bolesnicima
Grafikon 4. Raspodjela bolesnika prema Dukes stadiju kolorektalnog karcinoma
Grafikon 5. Prikaz odnosa dužine trajanja hospitalizacije u JILu i ukupnog trajanja hospitalizacije u bolesnika
Najčešća komplikacija kod naših ispitanika je bila infekcija operacijske rane i to kod svega pet (3,8%) bolesnika. Popuštanje anastomoze uočeno je su u samo dva (1,5%) pacijenata
Grafikon 6. Prikaz komplikacija u postoperacijskom razdoblju u bolesnika
ZAKLJUČCI
- Nije se pokazala značajna razlika među spolovima u odnosu na učestalost oboljevanja od kolorektalnog karcinoma. Bolest je podjednako učestala i u muškaraca i u žena.
- Kolorektalni karcinom je bolest starije životne dobi, obzirom da je prosječna dob ispitanika bila 69 godina.
- Najčešće izvođene operacije u našem istraživanju su one na lijevom kolonu, dok su operacije na desnom i poprečnom kolonu izvođene mnogo rjeđe.
- Patohistološkom dijagnostikom utvrdili smo da su najčešće zastupljeni stadiji kolorektalnog karcinoma Dukes B I Dukes C.
- Pokazao se iznimno nizak broj postoperacijskih poteškoća i komlikacija u bolesnika.
- U perioperacijskom procesu zdravstvene njege bolesnika s kolorektalnim karcinomom ključnu ulogu imaju medicinske sestre-tehničari, te o kvaliteti njihovog posla direktno ovisi i konačni uspjeh liječenja.
LITERATURA
- Boyle P, Leon ME. Epidemiology of colorectal cancer. Med Bull. 2006;64:1-25
- Boyle P, Langman SJM. Epidemiology. U: Kerr JD, Young MA, Hobbs FDR, urednici. ABC of colorectal cancer. Birmingham: 1999;2-14.
- Practice Guidelines in Oncology – Colorectal Screening Version 1. 2005.
- National Comprehensive Cancer Network (NCCN) Colorectal cancer screening; Institute for Clinical Systems Improvement (ICSI);2005
- Rozandić M. Rak debelog crijeva. U: Vucelić B, i suradnici. Gastroenterologija i hepatologija. Zagreb: Medicinska naklada; 2002; str. 895-9.
- GLOBACON 2000: Cancer Incidence, Mortality and Prevalence Worldwide. Versionl.0. IARC Cancer Base No. 5.Lyon. lARCPress, 2001.
- American Cancer Society. Cancer Facts and Figures. Atlanta, 2005.
- Taylor I, Goldberg MS, Aguilar-Garcia J. Colorectal Cancer. Oxford, UK; 1999;1-61.
- Vasen HF, Mecklin JP, Khan PM. The International Collaborative Group on hereditary Non-Polyposis Colorectal Cancer (ICG-HNPCC). Dis Colon Rectum. 1991;34:424-9.
- Chiang JM, Chou YHW, Ma SC, Chen JR. Influence of age on adenomatous polyposis coli and p53 mutation frequency in sporadic colorectal cancer-rarity of co-occurrence of mutations in APC, K-ras, and p53 genes (online first) Sept 2004 (cited 2004 Sept 30).
- Baron JA, Beach M, Mandel JS, van Stolk RU, Haile RW, Sandler RS. Calcium supplements for the prevention of colorectal adenomas. New Engl J Med. 1999;340:101-7.
- Duvnjak M, Virović L. Kolorektalni karcinom – rastući klinički problem. U: Rotkvić I, Troskot B, urednici. Karcinom debelog crijeva. Deveti godišnji sastanak Hrvatskog gastroenterološkog društva; 2003 rujan 26-28; Opatija. Zagreb; 2003.
- Roth A, Roth A. Rak debelog crijeva. Medicus. 2002;10:191-201.
- Burkitt DP. Epidemiology of cancer of the colon and rectum. Cancer Inst. 1971;28:3-13.
- Čavić J. Karcinom kolona i rektuma. U: Prpić I, urednik i suradnici. Kirurgija za medicinare. Zagreb: Školska knjiga; 1995. str. 389-94.
- Eu KW, Kam MH. Colorectal cancer in the Young. U: Seow-Choen F, Topics in colorectal surgery. Singapur; World Scientific Publishing Co.Pte.Ltd. and Singapure General Hospital Pte.Ltd; 2003;32:248-53.
- Štulhofer M. Kirurgija debelog crijeva. U: Štulhofer M, urednik. Digestivna kirurgija 1.izd. GHZ/JAZU; 1985;579-654.
- Prlić N. Rogina V. Muk B. Zdravstvena njega 4 – Prvo izdanje. Zagreb: Školska knjiga, 2001.
- Mojsović Z. Trajna izobrazba medicinske sestre u sekundarnoj i tercijarnoj zdravstvenoj zaštiti. Zagreb: Školska knjiga, 2001.
- Kocman V. Priprema bolesnika za kirurški zahvat. Sestrinski edukacijski magazin. Zagreb: KB Merkur, 2005.
- Kalauz S. Zdravstvena njega kirurških bolesnika s odabranim specijalnim poglavljima, Zagreb, 2000.
- Bradić I. Kirurgija. Zagreb: Medicinska naklada, 1995.
- Batinica S. Komplikacije nakon kirurškog zahvata. Zagreb: Medicinska naklada; 1995.
- Burger JW, Van’t RM, Jeekel J. Abdominal incisions: techniques and postoperative complications. Scand J Surg. 2002;91:315-21.
- Riethmuller G, i sur. Randomised trial of randomised antibody for adjuvant therapy of resected Duces C colorectal carcinoma. Lancet. 1994;343:1177-83.
- Collins TC, Daley J, Henderson WH, et al. Risk factors for prolonged length of stay after major elective surgery. Ann Surg. 1999;230:251-9.